신생아중환자실에 입원 중인 미숙아 어머니의 산욕초기 산후우울 예측요인
Abstract
Purpose
This study was done to investigate the point prevalence of postpartum depression and its predictors during early postpartum in mother of preterm infants.
Methods
Participants were 101 women, 2-3 weeks after delivery whose preterm babies were hospitalized in a neonatal intensive care unit. Data were collected from June 2010 to January 2011. The instruments included ‘Edinburgh Postnatal Depression Scale’, ‘Prenatal depression’, ‘Subjective health status of infant’, ‘Medical staff support’, and ‘Husband support’. Collected data were analyzed using t-test, χ2-test, and multiple logistic regression with SPSS/WIN version 18.0.
Results
The point prevalence was 86.1% that postpartum depression occurred during the early postpartum period in mothers of preterm infants. Three significant predictors of postpartum depression in mothers of preterm infants were identified; ‘Type of delivery (OR, 5.57; 95% CI, 1.25-24.77)’, ‘Subjective health status of infant (OR, 0.34; 95% CI, 0.16-0.70)’, and ‘Medical staff support (OR, 0.52; 95% CI, 0.28-0.97)’.
Conclusion
The results indicate that postpartum mothers should be screened for postpartum depression early in the postpartum period and that, medical personnel should pay particular attention to mothers with a caesar-ean section and should help mothers of preterm babies to develop positive perceptions of their babies.
Key words: Postpartum depression, Premature infant, Postpartum period
요약
목적
본연구는 산욕초기 미숙아 어머니의 산후우울과 예측요인을 파악하기 위한 서술적 조사연구이다.
방법
연구대상자는 일 지역 두 곳의 신생아중환자실에 미숙아가 입원 중인 미숙아 어머니로 분만 후 2-3주이며, 배우자가 있는 기혼여성 101명을 대상으로 하였다. 자료수집기간은 2010년 6월부터 2011년 1월까지였다. 연구도구는 산후우울(Edinburgh Postnatal Depression Scale), 산전 우울, 주관적 아기 건강상태, 의료인 지지, 배우자 지지 측정도구를 사용하였다. 자료는 SPSS win 18.0 program을 이용하여 기술통계, t-test, χ2-test, multiple logistic regression으로 분석하였다.
결과
산욕초기미숙아 어머니의 산후우울 발생률은 81.6%였으며, 산후우울 예측요인은 분만방법(OR, 5.57; 95% CI, 1.25-24.77), 주관적 아기 건강상태(OR, 0.34; 95% CI, 0.16-0.70) 및 의료인 지지(OR, 0.52; 95% CI, 0.28-0.97) 등으로 나타났다.
결론
대부분의 미숙아 어머니들은 산욕초기 산후우울을 나타내었기 때문에 조기 중재를 목적으로 한 스크리닝이 필요하다. 또한 산후우울은 제왕절개로 분만하였으며, 주관적으로 아기 건강상태가 불건강하다고 인식할수록 그리고 의료인 지지가 낮을수록 발생비율이 높게 나타났다. 따라서 의료인들은 미숙아 어머니들이 제왕절개로 분만한 경우 더욱 관심을 기울어야 하며, 주관적으로 자신의 아기를 부정적으로 인식하지 않도록 도와야 한다.
Key words: 산후우울, 미숙아, 산욕기
서 론
연구의 필요성
산후우울이란 분만 후 발생하는 부정적인 정서를 말하며, 우울할 만한 사건이나 정신병적인 특성이 없어도 발병할 수 있는 질환으로서 전체 산모 중 2-25%가 경험하는 것으로 알려져 있다( Yoo, Kang, Kim, Kim, & Kim, 2008). 산모의 산후우울은 경미한 증상부터 심각한 증상까지 다양하게 나타나게 되는데( Davis, Edwards, Mohay, & Wollin, 2003a), 초기에는 울음, 정서적 불안정, 무기력증 및 과다수면 같은 경증이지만 이것이 더 오래 지속되고 심해지면 신체적 증상인 체중변화나 사회적인 퇴행증상 및 어머니 역할 결여 등으로 진행하게 되며( Yoo et al., 2008), 적절한 관리가 이루어지지 않으면 심각한 정신질환으로까지 발전할 수 있다( Davis et al., 2003a). 어머니의 산후우울은 영아의 성장발달과 건강에 매우 해로운 영향을 미치게 된다( Kown, Kim, Kim, & Jang, 2006). 산후우울이 있는 어머니로부터 양육을 받은 영유아는 모아애착관계 형성의 어려움으로 인하여 정서적으로 불안정해지며, 신체적 성장에도 저하를 가져오게 된다( Beck, 2003). 생후 18개월에 시행된 베일리 영아 발달검사상, 산후우울 어머니의 자녀는 인지기능이 저하되고, 사회-정서 지수가 정상군에 비해 낮았으며, 소근육 운동도 저하되었다( Koutra et al., 2013). 또한 2세까지 종단적으로 조사한 결과에 따르면 영아의 문제행동 발현율이 증가하고, 신체적 성장이 감소되었다( Avan, Richter, Ramchandani, Norris, & Stein, 2010). 산후우울 발생시기를 조사한 연구에 의하면 산후우울을 진단받은 산모 209명 중 66.5%가 분만 후 2-3주인 산욕초기에 산후우울이 발병하였다( Stowe, Hostetter, & Newport, 2005). 산욕초기는 일반적으로 분만 후 2주 정도를 말하며, 이 시기에 산후우울이 발병하면 산후우울의 증상이 지속되거나 심화될 위험성이 높기 때문에( Bergström, Wallin, Thomson, & Flacking, 2012), 조기에 산모들의 증상을 면밀히 사정하여 질병의 발현이나 악화를 미연에 방지하는 것이 중요하다( Zinga, Phillips, & Born, 2005). 조산은 그 자체만으로도 어머니에게 상당한 심리적인 고통을 일으키며, 산후에 정신적 부적응이나 사회적 문제를 초래할 수 있다( Davis, Edwards, Mohay, & Wollin, 2003b). 미숙아 어머니의 산후우울에 관한 26편의 논문을 체계적으로 고찰한 연구에서 미숙아를 분만한 어머니들의 산후우울은 44%까지 높게 나타났다( Vigod, Villegas, Dennis, & Ross, 2010). 산후우울이 있는 미숙아 어머니들은 퇴원 후 미숙아가 따라잡기 성장(catch-up growth)을 하는 동안에 적절한 양육을 제공하지 못해서 성장장애를 유발할 가능성이 높으며, 미숙아의 신체적인 질환에 대해서도 높은 유병률을 나타낸다( Drewett, Blair, Emmett, & Emond, 2004). 산후우울 예측요인으로는 외국의 경우 Beck (2001)이 메타분석에서 사회적 지지, 산전 우울, 생활 스트레스, 결혼 관계, 우울 병력, 영아 기질, 사회경제적 상태, 양육 스트레스, 임신 계획 여부, 산후우울감(ma-ternity blue), 산전 불안, 결혼 상태 등을 제시하였다. 국내 연구에서 밝혀진 산후우울 예측요인으로는 원하던 신생아 성별, 산후조리만족( Youn & Jeong, 2013), 분만방법( Yeo, 2006) 등이 있었다. 또한 미숙아 어머니들의 산후우울은 아기에 대한 주관적 건강상태( Beck, 2003; Kim et al., 2009), 의료인 지지( Davis et al., 2003b) 등이 관련이 있는 것으로 알려져 있다. 기존의 산후우울에 관한 국내연구는 대부분 정상아 어머니들을 대상으로 이루어져 왔을 뿐( Yeo, 2006; Youn & Jeong, 2013), 산후우울의 위험도가 높은 미숙아 어머니를 대상으로 산후우울 예측요인을 파악한 연구는 찾아보기 힘들다. 산후우울은 질병의 심각성과 지속성을 고려할 때, 발병률과 위험요인을 분석하고 이에 기반한 다양한 중재를 개발하여야 하기 때문에( Davis et al., 2003b), 미숙아 어머니의 산후우울 발생 여부와 예측요인을 확인하는 연구는 매우 중요하다. 간호사는 미숙아를 분만한 어머니를 이해하고, 모아관계 개선과 산후 적응에 대한 전문적인 도움을 제공해야하는 의무를 가진다( Ahn & Lee, 2004). 특히 미숙아와 산모를 돌보는 간호사들이 미숙아 어머니의 산후우울을 최소화할 수 있는 최적의 중재자이다( Davis et al., 2003b; Kim et al., 2009). 간호사는 미숙아 어머니들의 부정적 정서를 이해하고 대처능력을 향상시켜주어야 하며, 이러한 돌봄은 미숙아와 미숙아 어머니에 대한 신체적 간호 못지않게 중요하다. 비록 산후우울이 대상자와 가족에게 부정적인 영향을 미치고 삶의 질을 저하시키기는 하지만( Kown et al., 2006), 조기 사정과 예방적 교육은 매우 효과적이며( Vigod et al., 2010), 적절한 중재를 통하여 치료할 수 있다( Bergström et al., 2012). 그러므로 미숙아가 신생아집중치료실에 입원 중인 산욕기 초기에 미숙아 어머니의 산후우울을 파악하여 조기에 중재할 기반을 마련하여야 한다. 본 연구는 신생아중환자실에 입원중인 미숙아의 어머니를 대상으로 산욕초기의 산후우울 예측요인을 살펴봄으로써, 이를 통해 미숙아 어머니의 산후우울을 완화시킬 수 있는 중재방안을 마련하기 위한 기초자료를 제공하기 위하여 시도되었다.
연구 목적
본 연구의 구체적인 목적은 다음과 같다.
1) 대상자의 산후우울 정도 및 유병률을 파악한다. 2) 산후우울 집단과 비 산후우울 집단의 일반적 특성 및 미숙아 특성을 비교한다. 3) 산후우울 집단과 비 산후우울 집단의 주요변수(산전 우울, 주관적 아기 건강상태, 의료인 지지 및 배우자 지지)를 비교한다. 4) 대상자의 산후우울 예측요인을 파악한다.
연구 방법
연구 설계
본 연구는 신생아중환자실에 입원 중인 미숙아 어머니의 산욕초기 산후우울 발생률과 예측요인을 파악하기 위한 서술적 조사연구이다.
연구 대상
연구 대상은 B시와 Y시의 P대학교병원 신생아중환자실에 입원 중인 재태기간 37주 미만, 출생 시 체중 2,500 g 미만인 미숙아를 분만한 어머니를 표적 모집단으로 하였으며, 배우자가 있고 만 18세 이상이며, 국문해독에 장애가 없고 산욕기 초기인 분만 후 2-3주의 어머니였다. 본 연구에서 만 18세 이상의 기혼 여성이 아닌 십대 미혼모는 제외시켰는데, 이들은 임신과 출산이 준비되지 않은 상황이기 때문에 심적 부담과 고통이 크며 일반적인 성인여성의 정서 상태와 많이 다르기 때문이다( Jeong, 2008). 대상자 표본 크기는 G-power 3.1.7 program을 이용하여 산정하였으며, 다중 로지스틱 회귀분석을 수행하기 위하여 국내 산모들의 산후우울 예측요인으로 밝혀진 분만방법을 기준으로 하여( Yeo, 2006) Odds Ratio=3.57, α probability=.05, power=0.8을 산출한 결과 최소 표본 크기는 86명이었다. 탈락률 30%를 고려하여 123명에게 설문지를 배포하였고, 회수된 설문지는 110부로 회수율은 89.4%이었다. 그 중 응답이 미비한 9부를 제외하고 최종적으로 분석에 이용된 설문지는 101부였다.
연구 도구
산후우울
산후우울은 Cox, Holdem과 Sagovsky (1987)가 개발하고, Yeo (2006)가 번안한 Edinburgh Postnatal Depression Scale (EPDS)로 측정하였다. 이 도구는 자가평정척도로서 0점부터 3점까지 4점 척도이며 총 10문항이다. 점수범위는 최저 0점에서 최고 30점이며, 점수가 높을수록 산후 우울 정도가 심한 것을 의미하며, 총점 12점 이상일 때 산후우울이 있는 것으로 분류한다. 도구의 신뢰도는 개발 당시에 Cronbach's α=.87, Yeo (2006)의 연구에서 Cronbach's α=.76, 본 연구에서 Cronbach's α= .91이었다.
의료인 지지
미숙아 어머니의 의료인 지지는 암환자의 사회적 지지 중 의료인 지지를 측정한 Tae, Kang, Lee와 Park (2001)의 연구와 혈액투석 환자의 사회적 지지 중 의료인 지지를 측정한 Cho, Choi와 Sung (2011)의 선행연구를 참고로 하여 본 연구자가 6개의 문항으로 구성하였다. 개발된 도구는 아동간호학 교수 1인과 분만실 수간호사 1인에게 내용 타당도를 검증받은 후 사용하였으며, 각 문항은 5점 Likert 척도로 ‘매우 그렇지 않다’ 1점부터 ‘매우 그렇다’ 5점까지이며, 최소 6점에서 최대 30점이다. 점수가 높을수록 의료인 지지가 높은 것을 의미하며, 본 연구에서 도구의 신뢰도는 Cronbach's α=.93이었다.
배우자 지지
미숙아 어머니의 배우자 지지는 Tae 등(2001)이 암환자의 가족 지지를 측정하기 위해 개발한 도구를 Lyn, Choi와 Kim (2001)이 신생아중환자실에 입원한 고위험 신생아 어머니의 가족 지지 도구로 수정 보완한 도구를 사용하였다. 원 도구는 가족 전체의 지지를 측정하고 있으나, 본 연구에서는 배우자 지지를 측정하도록 수정하였으며, 타 점수와의 비교를 위하여 도구의 척도를 4점에서 5점으로 수정하였다. 도구의 항목은 정서적 지지 3문항, 존경 지지 2문항, 소속감 지지 2문항, 도구적 지지 2문항이며, 총 9문항으로 구성되어 있다. 수정된 도구는 아동간호학 교수 1인과 분만실 수간호사 1인에게 내용 타당도를 검증받은 후 사용하였다. 도구의 신뢰도는 Lyn 등(2001)의 연구에서 Cronbach's α=.94였으며, 본 연구에서 Cronbach's α=.94였다.
주관적 아기 건강상태
주관적 아기 건강상태는 미숙아 어머니가 생각하는 주관적 아기 건강상태를 알아보기 위한 단일문항이다. 현재 아기 건강상태에 대해 어떻게 생각하는지에 대하여 ‘전혀 건강하지 않다’ 1점에서 ‘매우 건강하다’ 5점을 부여하여, 점수가 높을수록 아기가 건강하다고 생각하는 것을 의미한다.
산전우울
산전우울은 미숙아 어머니가 생각하는 산전우울을 알아보기 위한 단일문항으로 본 연구자가 개발하였다. 산전에 우울이 일반적으로 어떠하였는가에 대하여 ‘매우 우울하였다’ 1점에서 ‘전혀 우울하지 않았다’ 5점을 부여하였다. 점수가 높을수록 우울감이 낮은 것을 의미한다.
자료수집 방법 및 윤리적 고려
자료수집 기간은 2010년 6월부터 2011년 1월까지 8개월이었고, 연구윤리심의위원회의 승인을 받고, 해당기관의 협조를 구한 뒤, 연구자가 직접 자료수집을 하였다. 먼저 연구대상자에게 연구의 목적 및 내용을 설명하고 연구동의서를 받았으며 참여에 자발적으로 동의한 대상자에게 구조화된 질문지를 배분하여 작성하도록 하였다. 대상자가 직접 설문지를 읽고 기입하게 한 후 바로 회수하였으며, 설문지 작성에 소요된 시간은 약 15분이었다.
본 연구 수행에 있어서 연구윤리를 확보하기 위하여 자료수집 전 P 대학교병원 연구윤리심의위원회의 승인(IRB File No: 2010-0740-1555)을 받았다. 또한 참여자의 권리를 보호하기 위하여 익명을 사용하였으며, 연구의 목적과 연구 과정에 대한 정보를 미리 제공하고 서면 동의서를 받았다. 참여자들의 자료는 연구 이외의 목적으로는 사용하지 않을 것을 약속하였고, 연구 도중 참여를 원하지 않을 경우 언제라도 거부할 수 있음을 알려주었으며, 설문지 작성 후 소정의 기념품을 제공하였다.
자료분석 방법
수집된 자료는 코드화한 후 SPSS 18.0 for Windows Program을 이용하여 분석하였으며, 유의수준 5%에서 양측검정 하였다.
1) 대상자의 산후우울 정도 및 유병률은 빈도와 백분율, 평균과 표준편차를 구하였다. 2) 산후우울 집단과 비 산후우울 집단의 일반적 특성 및 미숙아 특성, 주요변수의 차이 비교는 independent t-test, χ2-test, Fisher's exact test 로 분석하였다. 3) 대상자의 산후우울 예측요인을 확인하기 위하여 단변량 분석에서 유의확률 p <.05에서 유의하였던 주관적 아기 건강상태, 의료인 지지와 이론적으로 유의하다고 알려진 분만방법, 월수입을 독립변수로, 산후우울 발생 여부를 종속변수로 하여 입력선택방법을 이용한 다중 로지스틱 회귀분석을 시행하였다. 이때 독립변수에 대한 투입수준은 .05, 제거수준은 .10으로 하였으며 각 요인에 대한 교차비와 95% 신뢰구간을 구하였다. 모형의 산후우울 검증력은 모형의 분류정확도와 Receiver Operating Characteristics (ROC) curve를 통하여 분석하였다.
연구 결과
대상자의 산후우울 정도 및 유병률
본 연구 대상자의 산후우울에 관한 분석 결과는 다음과 같다. Cox 등(1987)이 제안한 산후우울 집단 즉 EDPS 도구에서 12점 이상인 대상자는 전체 101명 중 87명으로 86.1%를 차지하였으며, 이들의 산후우울의 평균은 21.1점(±4.3)이었다. 산후우울집단을 제외한 14명의 대상자는 비 산후우울 집단으로서 평균은 7.4점(±3.2)이었다. 전체 미숙아 어머니의 산후우울 평균점수는 19.2점(±6.3)이었다( Table 1).
Table 1.
Postpartum Depression in Subject (N=101
|
Variable |
Categories |
n (%) |
Mean±SD |
Range |
|
Postpartum depression |
|
|
19.2±6.3 |
1-30 |
|
Depressed group (EPDS≥12) |
87 (86.1) |
21.1±4.3 |
|
|
Not-depressed group (EPDS<12) |
14 (13.9) |
7.4±3.2 |
|
산후우울 집단과 비 산후우울 집단의 일반적 특성, 미숙아 특성 및 주요변수 비교
대상자의 일반적 특성과 미숙아 특성에 따른 산후우울 집단과 비 산후우울 집단의 차이를 비교한 결과는 Table 2와 같으며, 두 집단 간에 통계적으로 유의한 차이는 없었다( p >.05).
Table 2.
Comparison of General and Infant Characteristics between Depressed and Non-depressed Groups (N=101)
|
Characteristics |
Categories |
Depressed group (n=87) |
Not-depressed group (n=14) |
χ2 (p) |
|
n (%) |
n (%) |
|
Mother |
|
|
|
|
|
Age (yr) |
<35 |
62 (71.3) |
12 (85.7) |
1.29 (.342)*
|
|
≥35 |
25 (28.7) |
2 (14.3) |
|
|
Religion |
Yes |
57 (65.5) |
6 (42.9) |
2.64 (.104) |
|
No |
30 (34.5) |
8 (57.1) |
|
|
Education level |
≤High school |
23 (26.4) |
5 (35.7) |
3.43 (.322)*
|
|
≥College |
64 (73.6) |
9 (64.3) |
|
|
Working |
Yes |
24 (27.6) |
5 (35.7) |
0.39 (.536)*
|
|
No |
63 (72.4) |
9 (64.3) |
|
|
Delivery type |
Vaginal |
16 (18.4) |
6 (42.9) |
4.24 (.074)*
|
|
Cesarean |
71 (81.6) |
8 (57.1) |
|
|
Fertility |
Primipara |
54 (62.1) |
10 (71.4) |
0.49 (.898)*
|
|
Multipara |
33 (37.9) |
4 (28.6) |
|
|
Monthly income (million won) |
<1.5 |
8 (9.2) |
4 (28.6) |
4.37 (.205)*
|
|
1.5-2.4 |
31 (35.6) |
5 (35.7) |
|
|
2.5-3.5 |
26 (29.9) |
2 (14.3) |
|
|
>3.5 |
22 (25.3) |
3 (21.4) |
|
|
BMI before pregnancy |
Low |
14 (16.1) |
2 (14.3) |
3.87 (.137)*
|
|
Normal |
46 (52.9) |
11 (78.6) |
|
|
Obesity |
27 (31.0) |
1 (7.1) |
|
|
Complication during pregnancy |
Yes |
19 (21.8) |
11 (78.6) |
0.01 (>.999)*
|
|
No |
68 (78.2) |
3 (21.4) |
|
|
Infant |
|
|
|
|
|
Gender |
Male |
38 (43.7) |
8 (57.1) |
0.88 (.348) |
|
Female |
49 (56.3) |
6 (42.9) |
|
|
Gestational age (week) |
<28 |
8 (9.2) |
0 (0.0) |
1.82 (.313)*
|
|
28-34 |
60 (69.0) |
9 (64.3) |
|
|
>34 |
19 (21.8) |
5 (35.7) |
|
|
Birth weight (gm) |
>1,000 |
11 (12.6) |
1 (7.1) |
3.80 (.151)*
|
|
1,000-1,999 |
43 (49.4) |
11 (78.6) |
|
|
≥2,000 |
33 (37.9) |
2 (14.3) |
|
|
5 minute Apgar score (n=97) |
0-6 |
17 (20.5) |
3 (21.4) |
0.01 (.935) |
|
7-10 |
66 (79.5) |
11 (78.6) |
|
|
Use of ventilator |
Yes |
44 (50.6) |
7 (50.0) |
0.02 (.968) |
|
No |
43 (49.4) |
7 (50.0) |
|
대상자의 주요변수에 따른 산후우울 집단과 비 산후우울 집단의 차이를 비교한 결과는 Table 3과 같다. 주관적 아기 건강상태는 산후우울 집단(2.7±1.1)이 비 산후우울 집단(3.5±0.8)보다 유의하게 낮았으며(t=3.03, p =.003), 의료인 지지도 산후우울 집단(3.2±0.9)이 비 산후우울 집단(3.6±0.7)보다 유의하게 낮았다(t=2.01, p =.047).
Table 3.
Comparison of Main Variables between Non-depressed and Depressed Groups (N=101
|
Characteristics |
Depressed group (n=87) |
Not-depressed group (n=14) |
t (p) |
|
Mean±SD |
Mean±SD |
|
Prenatal depression |
3.8±1.0 |
3.4±1.2 |
1.35 (.180) |
|
Subjective health status of infant |
2.7±1.1 |
3.5±0.8 |
3.03 (.003) |
|
Medical staff support |
3.2±0.9 |
3.6±0.7 |
2.01 (.047) |
|
Husband support |
4.6±0.7 |
4.3±0.7 |
1.38 (.171) |
대상자의 산후우울 예측요인
미숙아 어머니의 산후우울 예측요인을 파악하기 위하여 종속변수로는 산후우울이 있는 경우를 1, 없는 경우를 0으로 코드화하였으며. 독립변수는 차이검증에서 유의한 변수인 의료인 지지와 주관적 아기 건강상태를 선택하였고, 차이검증에서 유의하지는 않았지만 다수의 선행연구에서 산후우울의 예측요인으로 알려진 분만방법( Yeo, 2006)과 월수입( Beck, 2001)을 선택하여 4개의 변수를 로지스틱 회귀분석식에 포함하였다. 입력선택방법을 이용하여 다중 로지스틱 회귀분석을 시행한 결과 분만방법( p =.024), 주관적 아기 건강상태( p =.004) 및 의료인 지지( p =.040) 등의 독립변수가 선택되었다( Table 4).
Table 4.
Predictors of Postpartum Depression in Subjects (N=101)
|
Characteristics |
Categories |
SE |
Wals |
p
|
OR |
95% CI |
|
Delivery type (Vaginal) |
Cesarean |
0.76 |
5.01 |
.024 |
5.57 |
1.25-24.77 |
|
Monthly income (>3.5 million won) |
<1.5 |
1.02 |
2.28 |
.131 |
0.21 |
0.03-1.58 |
|
1.5-2.4 |
0.91 |
0.42 |
.519 |
0.56 |
0.09-3.31 |
|
2.5-3.5 |
1.18 |
1.24 |
.266 |
3.70 |
0.37-37.10 |
|
Subjective health status of infant |
|
0.38 |
8.32 |
.004 |
0.34 |
0.16-0.70 |
|
Medical staff support |
|
0.32 |
4.22 |
.040 |
0.52 |
0.28-0.97 |
회귀모형의 Hosmer-Lemeshow 통계량은 χ2 =3.28, df (자유도)=8, p =.916으로 회귀모형이 적합한 것으로 나타났다. 모형계수 전체 테스트에서 절편(상수)만 있는 기저모형과 예측변수 4개가 포함된 모형이 동일하다는 귀무가설은 예측변수가 포함된 모형이 유의하게 다른 것으로 나타나(χ2 =20.81, df=6, p =.002) 기각되었고, 기저모형에 비해 예측변수 4개가 포함된 모형이 더 완전한 모형으로 평가되었다.
본 연구의 모형적합도를 알아보기 위해 ROC curve검증을 시행하였다( Figure 1). ROC curve검증에서 모형이 완벽하게 우울을 예측하는 경우 통계치는 1이 되고, 일반적으로 예측력이 강할수록 curve는 왼쪽 상측으로 굽어지는 경향을 보이므로( Rodríguez-Álvarez, Roca-Pardiñas, & Cadarso-Suárez, 2010) 본 연구모형의 ROC curve는 Figure 1과 같이 곡선아래의 면적이 0.849로 나타나 0.50이라는 귀무가설이 기각되어( p <.001), 본 연구의 모형은 적합하다고 할 수 있다. 형성된 회귀모형의 종속변수에 대한 설명력은 33.7% (Nagelkerke R 2 =.337)였고, 분류표에서 형성된 모형의 우울발생 유무에 대한 분류의 정확도는 87.1%였다.
Figure 1.
Receiver operating characteristics (ROC) curve for predictors. 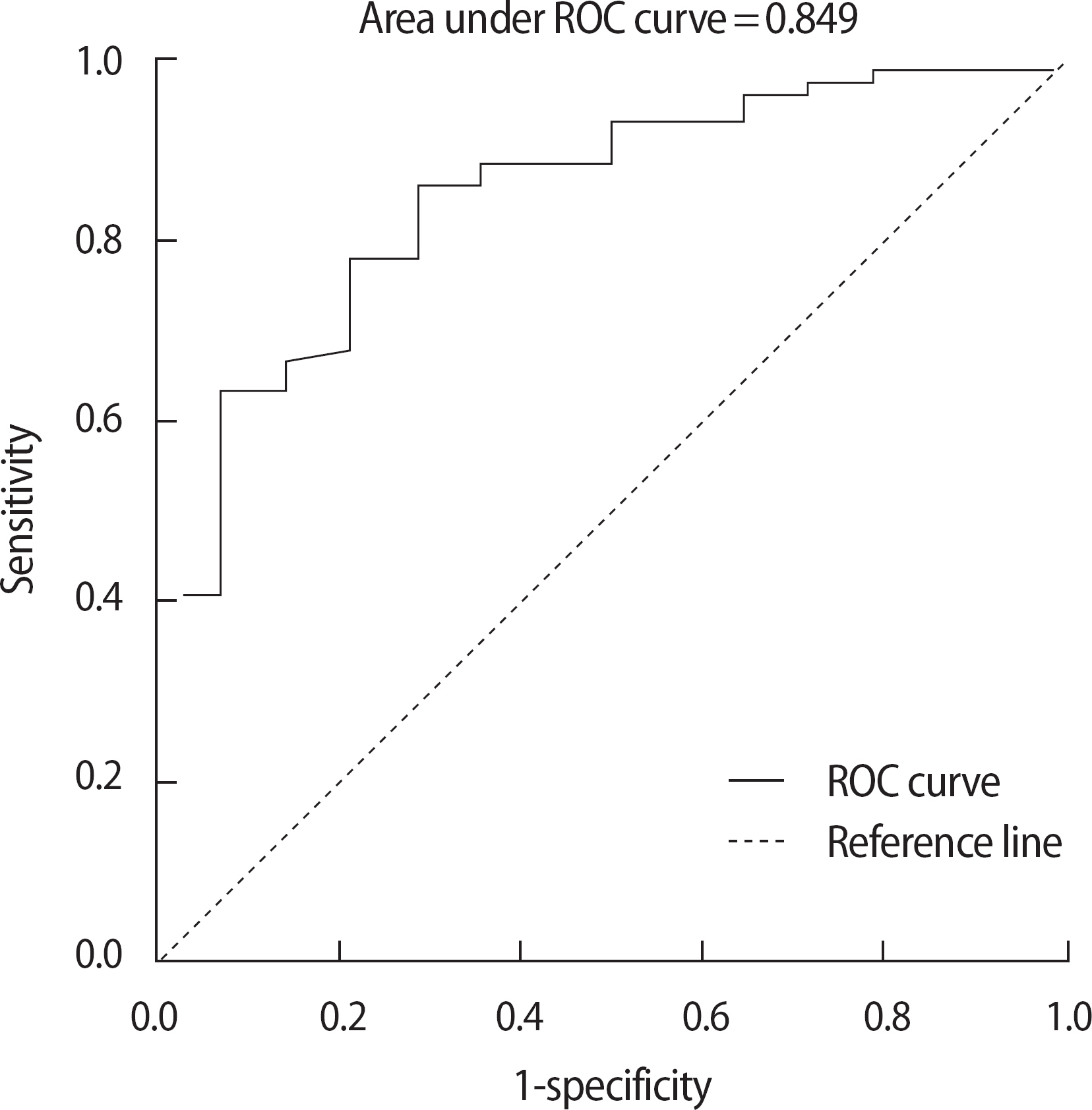
산후우울 발생가능성을 개념별 승산비로 설명하면, 분만방법이 제왕절개인 경우가 질식분만인 경우보다 산후우울이 발생할 확률이 5.57배 증가하였다(95% CI, 1.25-24.77). 주관적 아기 건강상태가 1단위 증가하면 산후우울발생이 0.34배 감소하였고(95% CI, 0.16-0.70), 의료인 지지가 1단위 증가하면 산후우울발생이 0.52배 감소하였다(95% CI, 0.28-0.97). 즉 제왕절개를 한 경우와 주관적 아기 건강상태가 나쁘고, 의료인 지지가 낮을수록 대상자의 산후우울발생 가능성이 증가하는 것으로 예측되었다.
논 의
산후우울은 출산 후 6개월 이내에 발생하는 정신적인 문제로서 시간이 지남에 따라 변화하게 되는데, 산욕초기는 산후우울의 발생률이 높고, 초기에 산후우울이 발생하는 경우에 이러한 우울이 지속되거나 심화될 가능성이 높다. 본 연구는 산욕초기 미숙아 어머니가 본인만 병원에서 퇴원하고, 미숙아는 신생아중환자실에 입원해 있는 상태인 분만 후 2-3주를 연구시점으로 하여 대상자의 산후우울을 측정하고 예측요인을 파악한 것에 의의가 있다.
산후우울은 EDPS로 측정한 점수가 12점 이상인 경우이며( Bergström et al., 2012; Davis et al., 2003a), 본 연구에서는 산욕초기 미숙아 어머니의 86.1%가 산후우울을 경험하고 있었다. 일반적으로 출산 후 기분장애는 50-80%의 여성이 경험하며( Beck, 2003), 산후우울증은 10-15%로 알려져 있으나( Yeo, 2006), 미숙아를 분만한 어머니들은 평균보다 높은 산후우울증을 겪는 것으로 다수의 연구들에서 보고된 바 있다( Vigod et al., 2010). 국내에서 미숙아를 분만한 어머니의 산후우울을 조사한 연구 두 편을 살펴보았으나, 모두 중재연구로 산후우울 정도를 파악하기에는 표본수가 적고, 산후우울의 점수나 비율이 명확하게 나타나있지 않아서 비교하기에 무리가 있었다( Ahn & Lee, 2004; Kim et al., 2009). 외국에서 시행된 미숙아 어머니의 산후우울에 관한 체계적 문헌고찰에서는 4.5-44%의 미숙아 어머니가 산후우울을 겪는다고 하였는데, 각각의 연구마다 다른 도구를 사용하였으며 측정시기 또한 1-60개월로 다양하였다( Vigod et al., 2010). 본 연구는 미숙아 어머니 중에서도 아기만 신생아중환자실에 입원해 있는 상태인 산욕초기 산후우울을 측정하였으며, 동일한 시점에 시행된 연구는 매우 드물어 가장 근접한 시기인 분만 후 1개월의 미숙아 어머니 산후우울을 조사한 국외 연구와 비교해 보았다. 세 편의 연구에서 EDPS 점수가 12점 이상으로 산후우울인 대상자는 23-40%였다( Bergström et al., 2012; Davis et al., 2003a, 2003b). 이는 국가 간 미숙아 생존율과 의료를 제공하는 여건이 다르다는 것을 감안하더라도, 산욕초기인 측정시점이 그 이후보다 높은 산후우울의 비율을 나타낸다는 것을 볼 수 있다. 조산을 한 어머니는 분만 후 2-3주경에 신생아중환자실에 아기만 입원시켜둔 채 본인만 집으로 퇴원하게 되는데, 모아가 분리되어 있고 환아의 질병 중증도가 높은 상황이 미숙아 어머니의 산후우울을 높인 것으로 생각된다. 따라서 신생아중환자실에 미숙아가 2-3주 이상 입원하고 있는 어머니들을 대상으로 산후우울 관리와 심리적 지지가 시급하며 이들을 대상으로 산후우울 조기 스크리닝이 포함된 예방 중재프로그램이 제공되어야 한다. 미숙아 어머니들의 산욕초기 산후우울 예측요인을 파악하기 위하여 통계분석을 한 결과, 분만방법, 주관적 아기 건강상태 및 의료인 지지가 유의하게 나타났다. 본 연구에서 분만방법이 제왕절개인 산모가자연분만을 한 산모보다 산후우울이 5.57배 높았다. Yeo (2006)의 연구에서도 제왕절개술을 받은 산모는 자연분만한 산모보다 산후우울 발생률이 3.57배 높았으며 유의한 산후우울 예측요인이었다. 또한 미숙아 어머니 중 제왕절개를 한 산모는 78.2%로 전국평균인 35.9% ( Oh, 2009)보다 2배 이상 높은 비율을 나타냈다. 미숙아 어머니들의 제왕절개술은 조기 진통이나 기질적인 질환 때문에 임신의 유지가 힘들어 불가피하게 진행되는 경우가 많으므로 제왕절개술을 받은 대상자들이 산후우울 발생률이 높다는 것을 염두에 두고 적절한 간호중재를 제공하는 것이 필요하다. 일반적으로 신생아의 건강상태가 산모의 산후우울에 영향을 미친다고 알려져 있다( Vigod et al., 2010). 그러나 본 연구에서는 객관적인 건강상태인 미숙아의 재태기간, 출생 시 체중, 5분 아프가 점수 및 인공호흡기 치료 여부는 미숙아 어머니의 산후우울 예측요인이 아니었으며, 어머니가 주관적으로 인식한 아기의 건강상태가 산후우울 예측요인이었다. Beck (2003)도 미숙아 어머니들은 자신의 아기가 질병이 더 심하다고 느낄 때 우울감이 증가한다고 하였으며, Davis 등(2003b)의 연구에서도 미숙아의 출생 시 체중이나 아프가 점수는 어머니의 산후우울과 관련이 없었다고 보고하였다. 따라서 미숙아 어머니들은 객관적인 미숙아의 건강상태보다는 자신이 인식하는 미숙아의 상태에 관한 판단이 부정적일수록 산후우울을 겪을 가능성이 높다는 것이다. 미숙아 어머니들은 아기 건강상태에 대하여 올바르게 인식하는 것이 필요한데, 특히 현재 발생 가능성이 높은 질환이나 이에 따른 합병증, 추후 관리 방안에 대한 구체적인 정보제공이 필요하다. 또한 자신의 아기에 대한 부정적인 인식이 높은 어머니들은 산후우울을 겪을 가능성이 높으므로, 이러한 대상자들에게 우선적으로 추가적인 의료인 면담이 제공되어 자신의 아기에 대하여 정확한 건강상태를 인식할 수 있도록 도와주어야 한다. 본 연구에서 의료인 지지가 높아질수록 미숙아 어머니들의 산후우울은 감소하였다. 미숙아 어머니들은 긍정적인 말과 희망을 갖도록 권유해주고, 인격적으로 존중해주는 의료인들에게서 심리적인 지지를 받는 것이다. 따라서 미숙아 어머니를 접하는 의료인들은 이들이 육체적 · 정신적으로 취약하다는 것을 배려하여 따뜻한 말과 아기에 대한 긍정적 표현 등의 정서적 지지를 제공함으로써 산후우울 예방에 도움을 줄 수 있을 것이다. 그리고 미숙아를 분만한 어머니들은 정상아 어머니들과 다르게 아기면회를 위하여 병원을 자주 방문하여 신생아중환자실의 의료인들과 만나게 되며, 미숙아가 퇴원한 후에도 보건의료시스템에 지속적으로 접촉하게 된다. 따라서 의료인이 이들의 산후우울을 파악하고 지원하는 시스템의 구축이 필요하며, 특히 미숙아가 입원해 있는 산욕초기부터 지속적으로 시행되어야 한다.
선행연구에서는 미숙아 어머니의 산후우울을 감소시키기 위해서 통합적 입원교육( Ahn & Lee, 2004), 지지간호( Kim et al., 2009) 등이 시행되었다. 그러나 앞으로 대상자의 산후우울을 경감시켜주기 위해서는 미숙아 어머니를 위한 산후우울 조기 스크리닝 및 예방 프로그램의 개발이 필요하며, 제왕절개를 한 산모, 주관적으로 아기가 불건강하다고 인식하는 산모는 산후우울 발생률이 높으므로 의료인이 지속적으로 관심을 가져야 하며, 이들을 위한 충분한 사회적 지지체계가 필요하다. 또한 이러한 프로그램은 어머니와 아동을 함께 돌보는 간호사를 통해 의료인 지지로 제공되는 것이 효과적일 것이다. 산후우울은 조기사정이나 예방을 통하여 증상의 악화를 미연에 방지하는 것이 필요하기 때문에 본 연구는 산후우울 위험도가 높은 산욕초기 미숙아 어머니의 산후우울 발생률과 예측요인을 파악하였다. 미숙아 어머니와 미숙아를 돌보는 간호사들은 미숙아 어머니를 대상으로 하는 산후우울 예방교육과 중재에 있어서 중요한 의료인이며, 앞으로 본 연구결과를 바탕으로 미숙아 어머니의 산후우울 감소에 기여하고, 나아가서는 미숙아들의 올바른 성장발달을 도모할 것을 기대한다.
본 연구는 신생아중환자실에 2주 이상 입원한 중증도가 높은 미숙아의 어머니를 대상으로 하였기 때문에 미숙아 어머니 전체로 일반화하는데 한계가 있을 것이다. 또한 미숙아 어머니들에게 산후우울 이외에 감정적으로 우울을 유발할 수 있는 개인적 · 가족적 요소를 통제하지 못하였다.
결 론
산후우울은 어머니뿐만 아니라 신생아의 성장발달에도 부정적인 영향을 미치기 때문에 조기에 발견하여 중재를 하는 것이 중요하다. 본 연구는 미숙아 어머니들의 산욕기 초기의 산후우울 발생률을 파악하고 이를 중재할 시기적 정보와 내용적 요소에 대한 근거를 제시함으로써 미숙아 어머니뿐만 아니라 미숙아들의 건강증진과 향상에 기여하고자 시도되었다.
산욕초기 미숙아 어머니의 산후우울은 81.6%로 다수의 미숙아 어머니들이 산후우울을 나타내고 있었다. 또한 미숙아 어머니 산후우울 예측요인은 분만방법, 주관적 아기 건강상태, 의료인 지지로 나타났다. 즉, 제왕절개로 분만하였으며, 주관적으로 아기 건강상태가 불건강하다고 인식할수록 그리고 의료인 지지가 낮을수록 산후우울 발생비율이 높았다.
따라서 앞으로 미숙아 어머니들에게는 산욕초기부터 산후우울 스크리닝을 통한 예방적 관리가 시행되어야 하며, 의료인들은 어머니가 자신의 아기에 대한 올바른 인식을 가질 수 있도록 정서적 지지를 제공하고 세심하게 배려할 필요가 있다.
본 연구는 앞으로 미숙아 어머니들의 산후우울에 대한 이해를 높이고, 예측요인들을 고려하여 적절한 교육과 중재 프로그램을 구성하는데 기초적인 도움이 될 것이다. 또한 미숙아 어머니의 산후우울은 발생률이 높고 더 오래 지속될 수 있으므로 산후우울이 변화하는 양상을 전향적으로 조사하는 것이 필요하다.
Acknowledgment
This study was supported by research funds from Dong-A University.
References
Ahn, Y. M., & Lee, S. M. (2004). The effects of the integrated NICU hos-pitalization education on maternal attachment, maternal self-esteem, and postpartum depression in the mothers of high-risk infants. Korean Journal of Child Health Nursing, 10(3), 340-349.
Avan, B., Richter, L. M., Ramchandani, P. G., Norris, S. A., & Stein, A. (2010). Maternal postnatal depression and children's growth and be-haviour during the early years of life: Exploring the interaction between physical and mental health. Archives of Disease in Childhood, 95(9), 690-695. http://dx.doi.org/10.1136/adc.2009.164848
  Beck, C. T. (2001). Predictors of postpartum depression: An update. Nursing Research, 50(5), 275-285.   Bergström, E. B., Wallin, L., Thomson, G., & Flacking, R. (2012). Postpartum depression in mothers of infants cared for in a neonatal intensive care unit- incidence and associated factors. Journal of Neonatal Nursing, 18(4), 143-151. http://dx.doi.org/10.1016/j.jnn.2011.11.001
 Cho, Y. M., Choi, M. S., & Sung, K. W. (2011). Factors predicting sick role behavioral compliance in hemodialysis patients. The Journal of Korean Academic Society of Adult Nursing, 23(3), 235-243.
Cox, J. L., Holdem, J. M., & Sagovsky, R. (1987). Detection of postnatal depression development of the 10-item Edinburgh Postnatal Depression Scale (EPDS). The British Journal of Psychiatry, 150, 782-786.  Davis, L., Edwards, H., Mohay, H., & Wollin, J. (2003a). The course of depression in mothers’ of premature infants in hospital and at home. Australian Journal of Advanced Nursing, 21(2), 20-26.
Drewett, R., Blair, P., Emmett, P., Emond, A.; ALSPAC Study Team (2004). Failure to thrive in the term and preterm infants of mothers depressed in the postnatal period: A population-based birth cohort study. Journal of Child Psychology and Psychiatry, 45(2), 359-366. http://dx.doi.org/10.1111/j.1469-7610.2004.00226.x
  Jeong, K. S. (2008). Pregnancy and childbirth experience of unmarried teenage mothers. Child Health Nursing Research, 14(2), 186-194.
Kim, E. S., Kim, E. Y., Lee, J. Y., Kim, J. L., Lee, H. J., Lee, S. H., et al (2009). The effects of supportive nursing management on postpartum depression of mothers with premature infants. Journal of Korean Clinical Nursing Research, 15(3), 157-170.
Koutra, K., Chatzi, L., Bagkeris, M., Vassilaki, M., Bitsios, P., & Kogevinas, M. (2013). Antenatal and postnatal maternal mental health as determi-nants of infant neurodevelopment at 18 months of age in a mother-child cohort (Rhea Study) in Crete, Greece. Social Psychiatry and Psychi-atric Epidemiolog, 48(8), 1335-1345. http://dx.doi.org/10.1007/s00127-012-0636-0
   Kown, M. K., Kim, H. W., Kim, N. S., & Jang, J. A. (2006). Postpartum depression and maternal role confidence, parenting stress, and infant temperament in mothers of young infants. Journal of Korean Academy of Child Health Nursing, 12(3), 314-321.
Lyu, Y. S., Choi, S. H., & Kim, H. S. (2001). The relationship between the degrees of family support and anxiety of high risk neonate's mothers in neonatal intensive care unit. Chonnam Journal of Nursing Sciences, 6(1), 137-150.
Oh, H. S. (2009). Small area cesarean section rate and delivery related factors. Journal of the Industrial Technology, 15, 45-52.
Rodríguez-Álvarez, A. X., Roca-Pardiñas, J., & Cadarso-Suárez, C. (2010). ROC curve and covariates: Extending induced methodology to the non-parametric framework. Statistics and Computing, 21(4), 483-499. http://dx.doi.org/10.1007/s11222-010-9184-1
  Stowe, Z. N., Hostetter, A. L., & Newport, D. J. (2005). The onset of postpartum depression: Implications for clinical screening in obstetrical and primary care. American Journal of Obstetrics and Gynecology, 192(2), 522-526. http://dx.doi.org/10.1016/j.ajog.2004.07.054
  Tae, Y. S., Kang, E. S., Lee, M. H., & Park, G. J. (2001). The Relationship among percieved social support, hope and quality of life of cancer patients. Korean Academic Society of Rehabilitation Nursing, 4(2), 219-231.
Vigod, S. N., Villegas, L., Dennis, C. L., & Ross, L. E. (2010). Prevalence and risk factors for postpartum depression among women with preterm and low-birth-weight infants: A systematic review. An International Journal of Obstetrics and Gynaecology, 117(5), 540-550. http://dx.doi.org/10.1111/j.1471-0528.2009.02493.x
  Yeo, J. H. (2006). Postpartum depression and its predictors at six months postpartum. Journal of Korean Academy of Womens Health Nursing, 12(4), 355-362.   Yoo, E. G., Kang, N. M., Kim, M. H., Kim, S. A., & Kim, S. J. (2008). Mater-nity women health nursing 2, Seoul: Hyunmoonsa.
|
|













